非小細胞肺がんに対する免疫放射線療法の効果
今回は免疫療法と放射線治療の話題です。最近非常に進歩のある免疫療法ですがさらに放射線治療と組み合わせることによって相乗的に強い効果を発揮することがわかってきました。
ここでいう免疫療法とは免疫チェックポイント阻害剤を使ったもので手術放射線、化学療法のこれまでのがん3大療法に加えて、4大療法と呼ばれるものです。以前から免疫療法はありましたが、それらは怪しげであまり効果はっきりしないものでした。実は健康な人の体内でも毎日無数のがん細胞が発生しています。それらのがん細胞は人体の免疫細胞に攻撃されてほとんど死滅していきますが、一部のがん細胞は生き残り淘汰、進化していき免疫機構に対して自分を保護するような仕組みを獲得します。そのため以前からの免疫療法はほとんど効果がありませんでした。今話題の新しい免疫療法は免疫力を強化するだけではなく、このがん細胞が免疫の攻撃を逃れる仕組みを破壊するものです。いわば敵のよろいを壊して裸にしてしまう武器といえましょう。このようにがん細胞が無防備な状態になったところに免疫で攻撃するのですが、この攻撃のためには免疫細胞ががん細胞を敵として認識する必要があります。いわば犬に敵の匂いを嗅がせて追跡し攻撃させるようなものです。先に放射線でがん細胞を破壊するとこの匂いに相当するがん細胞のかけらが血中に放出されて全身の免疫細胞の攻撃機能が高まります。すなわち敵を無防備な状態にしたところで総攻撃を仕掛けるようなものです。
さて米国医師会の発行しているJAMA Oncologyという雑誌は学術的にも最先端の研究が掲載されており非常に権威のあるものです。特に実際の臨床に役に立つという点で注目されている記事が多いように思います。この最新号に免疫と放射線治療の併用療法の記事が同時に3編載っていました(一つは解説)。これまで理論的に免疫放射線療法の利点が言われていましたが、実際に臨床試験で効果を証明されて、進行がん治療において新しい段階に突入しつつあるという印象です。
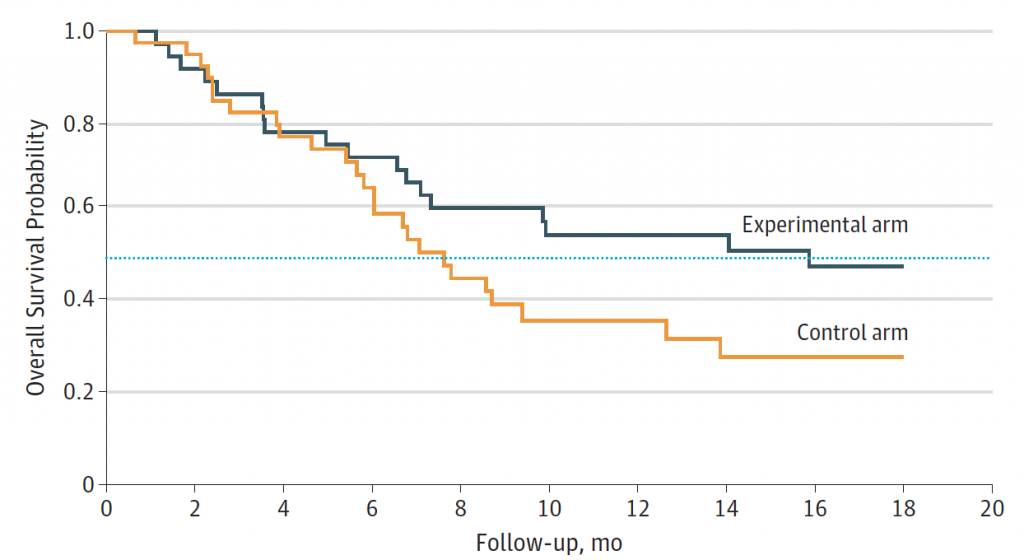
そのうちの論文を1つ紹介します。進行した(非小細胞)肺がんに対して放射線治療後に免疫療法薬ペムブロリズマブ(商品名:キイトルーダ)をおこなうのとペムブロリズマブ単独治療との比較です。
試験に参加された合計80人ほどの患者さんを上記2つのグループに分け1グループには合計3回の定位放射線治療を1つの病変のみに行い直後にペムブロリズマブ投与し.もうひとつのグループにはペムブロリズマブのみを投与しました。その結果放射線治療を行ったグループのほうの結果が大変良く生存率、期間が上昇しました。特に副作用については差がありませんでした。特筆すべきは、PD―L1発現陰性という通常だとペムブロリズマブの効果が良くないグループで特に改善が著しいことです。この試験は第2相試験といってやや患者さんの数も少ないため最終的な結論ではありませんがそれでも画期的な結果です。現在似たような免疫放射線療法のより大規模の第3相という試験がいくつか進行しています。この結果で進行肺がんの治療が大きく変わってくると思われ待ちどうしいところです。
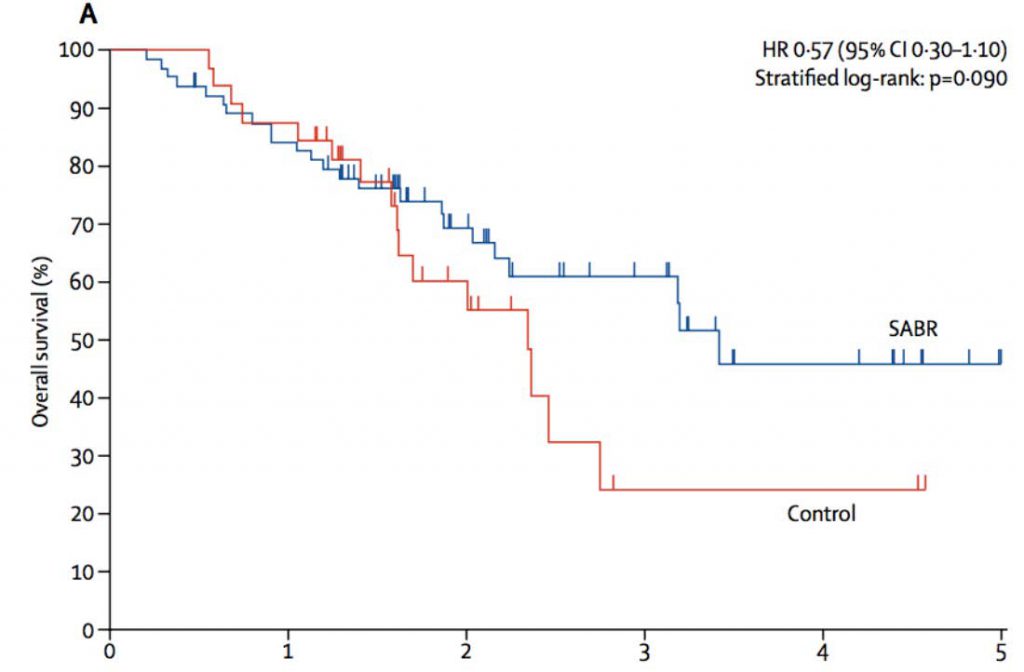
小数個の転移の場合に積極的治療で生存率は改善するか?
1 SABR(定位放射線治療)群 66例 全ての転移に、SABR(定位放射線治療 3-8分割)を行う
2 緩和治療群 33例 標準的な緩和的放射線治療のみ
非小細胞肺がん転移への体幹部定位放射線治療は有効か?
転移のあるがんには一般的には化学療法が行われます。化学療法は全身への効果がありすでに原発巣(肺)から全身に広がった病変には特に有効だからです。しかし、全身療法であるため毒性(副作用)も全身に及びます。そのため限度があり、縮小しても病変が残り再増大する可能性があります。このような場合に局所療法としての放射線治療を加えることで生存率が改善するのではないかとの議論は昔からあります。局所療法としては手術もありますがこの場合は侵襲的な手術は現実的には難しく、放射線治療が向いており、米国などの一部の施設ではすでに実施されています。
この、米国医師会の雑誌(JAMA Oncology)に掲載された研究は、原発巣と5個までの転移のある非小細胞肺がんに最初に一連の化学療法を行った後、続けて繰り返して維持的に化学療法を行うまでの間に、定位放射線治療を行うか、行わないかを29人の方をくじ引きで2つのグループにわけて比較しています。結果は図2に示すように(原文から引用。英語のままです)定位放射線治療を行った方が無増悪生存率(新たな転移や再発無しでいる率)が著明に改善しています(9.7ヶ月対3.5ヶ月)。SAbRというのは定位放射線治療のことで(Stereotactic Ablative Radiotherapy)SBRTともいわれます。
ただ、この研究はフェーズ2というパイロット研究のようなもので参加した患者さんの数が少なく、より多人数でおこなうフェーズ3試験の結果を待たないと完全な医学的確証(エビデンス)となりませんが、これまではいくつかの研究ではいわれていても直接に比較した研究はなかったので大きな一歩となっています。今後肺がん以外にも拡大していくでしょう。
残念ながら、日本の現状ではこのような場合には、定位放射線治療としての健康保険の適応はありません。しかし、他の新治療より、むしろ効果、費用でも利点で、早く保険に採用されると良いと思います。
このような、「くじ引き試験」は、患者さんに対して行うわけですから、倫理に基づくことが要求されます。この研究では、途中の解析で放射線治療をおこなった方が良い、という結果が出たので29人参加の時点で倫理的な観点から研究としては中止になっています。しばらく前に高血圧の薬の臨床試験で大きな問題になったことがありますが、公正に行われなければ、医学全体に対する信頼性にも疑問がつくことになります。同じ日本人として大変残念な事件です。
原文:JAMA Oncol. 2018 Jan 11;4(1) Consolidative Radiotherapy for Limited Metastatic Non-Small-Cell Lung Cancer: A Phase 2 Randomized Clinical Trial.PubMed
3期非小細胞肺癌放射線治療後の免疫チェックポイント阻害剤
Durvalumab after Chemoradiotherapy in Stage III Non–Small-Cell Lung Cancer. N Engl J Med. 2017
この論文そのものについては、ネット上にも多数紹介があるので詳しくのべないが、局所進行肺癌に対しての通常の化学放射線療法の後に免疫チェックポイント阻害剤(デュルバルマブ)を使用することで大きな治療効果改善が見られた、とのものである。
腫瘍は体内の免疫細胞から攻撃されないように巧妙に自分を「隠し」、攻撃対象でないと思わせて身を守っている。逆に言えば、大きくなるような腫瘍はそのような「隠蔽」機構が備わったので成長できたのである。免疫チェックポイント阻害剤はその「隠蔽」機構を働かなくさせ、免疫細胞から見える状態にする。その際に、より免疫機能が働くためには、腫瘍をある程度破壊し、免疫を感作しやすくすることに放射線が有効なのかもしれない。具体的には臨床試験によって確認しなければならないが、基礎実験では有望な結果も得られている。今後、放射線治療の新たな使い方に発展する可能性がある。
早期非小細胞肺がんの治療選択:米国の高齢者:Clincal Lung Cancer. 2018
2004年から2012年に治療された米国の1期非小細胞肺がんの患者では、年齢とともに手術が急激に減少した。 60〜64歳の患者の外科手術率は81%であったのに対し、90歳以上の患者では21%であった。外科手術も放射線療法も受けていない割合は同年齢層で、7%から40%となり、放射線11%から39%であった。また最近になるほど放射線の使用が増加している。 高齢者ほど、放射線療法(図薄青)が手術(灰色)に取って代わっている。